持続性知覚性姿勢誘発めまい(PPPD)治療におけるパロキセチン誘発性便秘の病態生理と酸化マグネシウムの臨床的有用性および長期投与時の安全性管理に関する包括的評価
1. 序論および臨床的背景
現代の神経精神疾患および心身医学の領域において、持続性知覚性姿勢誘発めまい(Persistent Postural-Perceptual Dizziness: PPPD)は、慢性的な浮動性めまいや姿勢不安定性を特徴とする難治性の疾患として広く認知されている。この疾患は、視覚刺激や特定の姿勢変化によって増悪する特異な病態を有しており、その治療の主軸として選択的セロトニン再取り込み阻害薬(SSRI)がしばしば処方される。このSSRIの代表的な薬剤の一つがパロキセチンであるが、本剤は特有の薬理学的プロファイルを有しており、中枢神経系におけるセロトニン神経系の賦活化をもたらす一方で、末梢の自律神経系、特に消化管運動に対する強力な抑制作用を及ぼし、結果として重度の便秘を誘発するリスクが極めて高いことが知られている。
臨床現場において頻繁に観察される事象として、パロキセチン投与後に排便に40〜50分もの長時間を要し、著しい肉体的・精神的エネルギーの枯渇を招くような強度の便秘が発症するケースがある。このような長時間の排便努力は、単なる消化器症状の枠を超え、患者の血行動態や自律神経系に深刻な悪影響を及ぼし、原疾患であるPPPDのめまい症状を二次的に悪化させる要因ともなり得る。こうした難治性の薬剤誘発性便秘に対して、古くから臨床現場で第一選択薬として用いられてきたのが酸化マグネシウムである。酸化マグネシウムは非刺激性の塩類下剤(浸透圧性下剤)として分類され、腸管内に水分を引き寄せることで自然な排便を促す優れた有効性を持つ。市販薬から医療用医薬品まで幅広く流通しており、その有効性は極めて高い一方で、長期投与においては高マグネシウム血症という致死的な副作用のリスクを内包している。本レポートでは、パロキセチンによる便秘発症の詳細なメカニズム、長時間の強いいきみがもたらす循環動態への影響、酸化マグネシウムの薬理学的なメリット・デメリット、効果を最大化するための適切な服用方法、そして長期服用時における厳密な安全性管理のプロトコルについて包括的かつ徹底的に論及する。
2. パロキセチン誘発性便秘の病態生理と血行動態への影響
2.1. SSRIの薬理学的特性とパロキセチンの特異性
PPPDの治療をはじめ、うつ病や各種不安障害の治療に用いられるSSRI群の中で、パロキセチン(製品名:パキシルなど)は極めて特異な薬理学的プロファイルを有している。本剤は主として肝代謝酵素CYP2D6によって代謝されると同時に、同酵素に対して強力な阻害作用を持つことが知られており、薬物動態学的な相互作用に十分な注意を払う必要がある 。成人に対する通常の投与量は1日1回夕食後20〜40mgとされており、忍容性を確認しながら1回10〜20mgから開始し、原則として1週ごとに10mg/日ずつ漸増するアプローチが取られる 。
パロキセチンは、不安や焦燥感の軽減において非常に強力な効果を発揮する一方で、他のSSRIと比較して抗コリン作用(ムスカリン性アセチルコリン受容体遮断作用)を強く有するという明確な特徴がある 。消化管の蠕動運動や腸液の分泌は、主に副交感神経(アセチルコリン作動性神経)の働きによって促進されている。パロキセチンが持つ抗コリン作用は、腸管壁のムスカリン受容体を強力に遮断し、結果として消化管の平滑筋の収縮能と分泌能を著しく低下させる。これにより腸内容物の通過時間が異常に延長し、大腸内での水分吸収が過剰に進行するため、便の極端な硬化と排出困難、すなわち強度の便秘が引き起こされる。セルトラリンやエスシタロプラムなどの他のSSRIと比較しても、パロキセチンは消化器系の副作用(初期の嘔気やその後の便秘)が発現しやすい傾向にあることが臨床的に確認されている 。
以下の表は、主要な抗うつ薬(SSRI・SNRI等)の臨床的な特徴と、相対的な効果および副作用の強さを比較したものである。
| 薬効分類 | 代表的な薬剤名 | 相対的な効果の印象と臨床的特徴 | 副作用プロファイルと臨床的留意点 |
| SSRI | パロキセチン | やや強め(不安・焦燥に対して早期から有効性を発揮) |
初期投与時に嘔気が多く脱落しやすい。強力な抗コリン作用による頑固な便秘の発現頻度が高い。離脱症状にも注意を要する |
| SSRI | セルトラリン | 中程度(全体的なバランスに優れる) |
嘔気が最も少なく、薬物相互作用の懸念が比較的少ない。便秘よりも下痢傾向を示すことが多い |
| SSRI | フルボキサミン | 中程度(強迫性の不安やこだわりに有効) |
嘔気が多く脱落しやすい。1日2回投与が必要であり、ベンゾジアゼピン系薬剤との併用により血中濃度が上昇する相互作用に注意が必要 |
| SSRI | エスシタロプラム | 中程度(選択性が極めて高い) |
忍容性が高く、消化器系副作用を含む全体の副作用バランスが良好である |
| SNRI | デュロキセチン | やや強め(意欲改善に優れ、慢性疼痛にも有効) |
嘔気は比較的少ないものの、用量依存的(特に60mg投与時など)に頭痛の発現が多く観察される |
2.2. 排便時の過度な怒責(いきみ)がもたらす自律神経および循環器系への過大な負荷
パロキセチンの影響によって引き起こされた強度の便秘に対し、40〜50分間にもわたってトイレで強いいきみ(臨床的にはバルサルバ手技に相当する)を繰り返す行為は、単なる肉体的なエネルギーの消耗にとどまらず、循環動態に対して極めて危険かつ劇的な変動をもたらす。
排便時に強くいきむと、胸腔内圧および腹腔内圧が急激に上昇する。これにより心臓への静脈還流量が物理的に阻害されて突如として減少し、心拍出量が著しく低下することで一過性の血圧低下(低血圧)が引き起こされる 。その後、低下した血圧を代償し脳血流を維持するために交感神経系が急激に活性化され、末梢血管が強力に収縮し、今度は血圧の急上昇(高血圧)が生じるという乱高下が発生する 。このような急激な血行動態の変動は、脳血流の一過性の低下によるめまいや失神(排便失神)を直接的に誘発するリスクを飛躍的に高める 。
特にPPPDに罹患している患者においては、空間識や姿勢制御に関する中枢神経ネットワークが過敏状態にあり、わずかな血行動態の変化や自律神経の不均衡が、めまい症状の増悪に直結しやすいという特有の脆弱性が存在する。トイレという環境下での急激な血圧変動と、それに伴う全身のエネルギーの枯渇は、疾患からの回復を著しく阻害する重大な阻害要因となる 。したがって、強くいきまなくても自然に排便できるような環境を整えること、すなわち適切な下剤介入による便秘の完全なコントロールは、PPPDの治療を安全かつ確実に完遂する上でも絶対的な前提条件となる 。血圧の急変動を予防するためには、トイレ内の室温を暖かく保つことや、排便時は前かがみの姿勢をとること、そして何よりも「いきみすぎない」ことが推奨される 。
3. 酸化マグネシウムの歴史的背景と基本特性
薬剤誘発性の重症便秘に対して劇的な改善をもたらし得る酸化マグネシウム()は、現代の医療機関においても軽症から中等度の慢性便秘に対する第一選択薬として広く、かつ極めて高い頻度で用いられている 。その歴史的背景は非常に古く、1823年にドイツ人医師であるフィリップ・フランツ・フォン・シーボルトによってオランダから日本へ持ち込まれた医薬品の一つである 。当時の薬品目録には「麻倶涅矢亜(マグネシア)」として記載されており、その後、弟子の高良斎らがシーボルトの著述を和訳して編纂した「薬品応手録」を通じて、その具体的な使用法が全国の医師へと広められた 。およそ60年後の1886年には、日本の医薬品の公的な規格基準書である「日本薬局方」に正式に収載されている 。以来、100年以上にわたって臨床現場で試用され続け、現在でも酸化マグネシウムはその圧倒的な安全性や経済性の高さから、医療機関において最も信頼される下剤の一つとしての地位を確固たるものにしている 。
3.1. 作用機序と臨床的メリットの全容
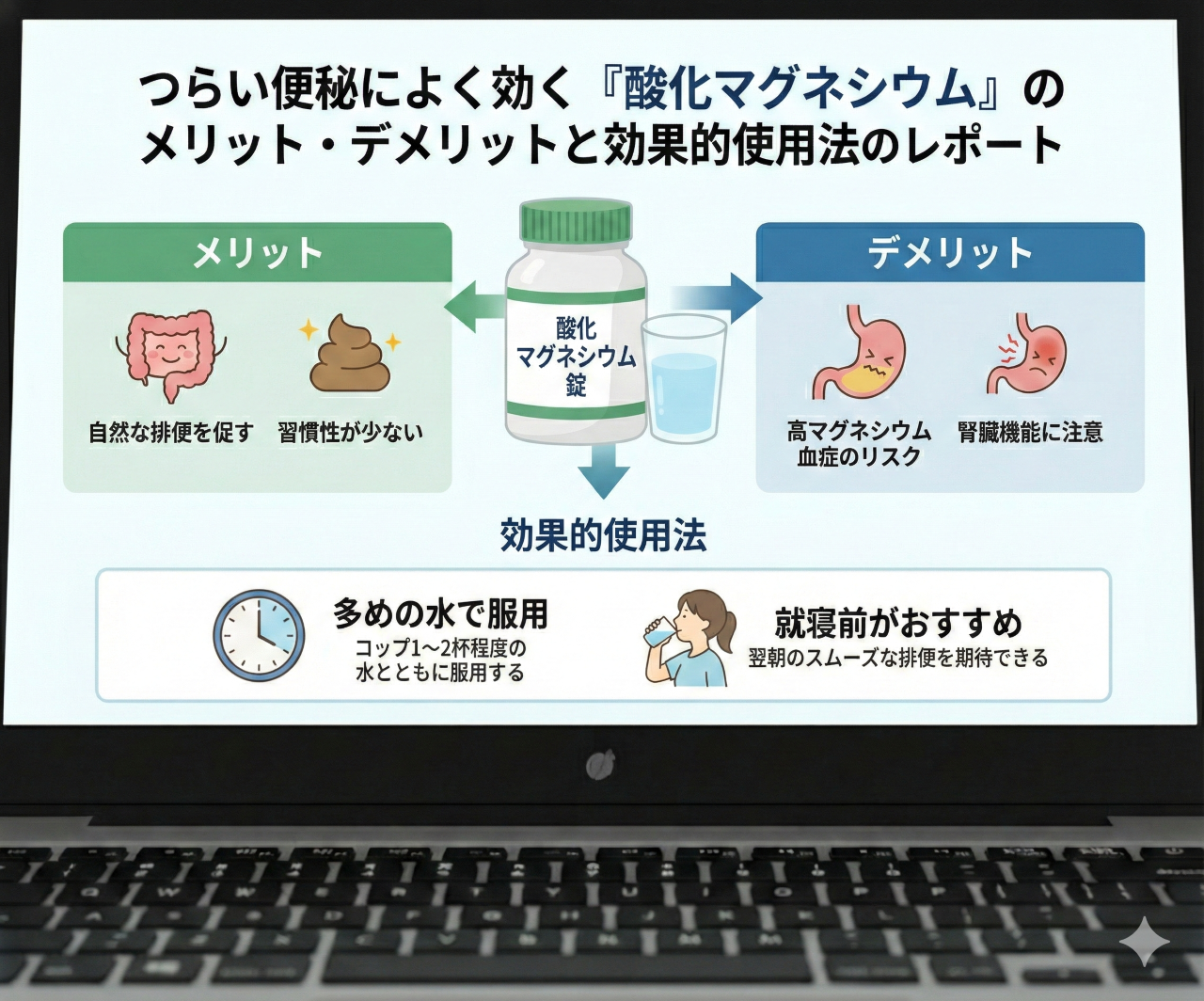
酸化マグネシウムは、非刺激性成分の塩類下剤(浸透圧性下剤)に分類される 。経口摂取された酸化マグネシウムは、胃酸と反応して塩化マグネシウムとなり、さらに腸管内で重炭酸マグネシウムや炭酸マグネシウムへと変化する。これらのマグネシウムイオンは消化管からほとんど吸収されずに腸管内に留まるため、腸管内の浸透圧が上昇する 。この物理的な浸透圧勾配によって、腸管壁から水分が腸管腔内へと強力に引き寄せられ、パロキセチンの影響などで極度に乾燥・硬化した便に水分が含まれることで、便が柔らかく膨張する 。膨張した便が腸管壁を内側からやさしく刺激し、生理的な蠕動運動を誘発することで、自然に近い形での無理のない排便を促すのがその主たる作用機序である 。
この特有の薬理学的特性から、以下のようないくつかの明確かつ強力な臨床的メリットが導き出される。
-
耐性の生じにくさと非習慣性: センナやダイオウ、ビサコジルなどのいわゆる刺激性下剤は、腸管の神経叢を化学的に直接刺激して強制的に蠕動運動を起こすため、長期連用により腸管神経系が疲弊・鈍麻し、次第に薬効が低下する(耐性が生じる)という深刻な問題がある。しかし、酸化マグネシウムは物理的な水分の移動を利用する浸透圧性の機序であるため、長期間使用しても腸管への耐性が生じにくく、いわゆる「くせになりにくい」という極めて大きな利点がある 。
-
腹痛の著しい軽減: 刺激性成分を含まないため、腸の異常収縮による激しい腹痛(疝痛)を起こしにくい 。腸の過緊張によって起こる「けいれん性便秘」の患者や、パロキセチンのような薬剤によって腸管運動が低下している患者に対しても、腸管に無理な負荷や痙攣をかけることなく、極めて安全に使用できる 。
-
幅広い適応年齢と高い忍容性: その穏やかで生理的な作用機序から、5歳以上の小児から高齢者に至るまで、幅広い年齢層に対して使用が可能である 。
3.2. デメリットと禁忌・慎重投与の対象
一方で、酸化マグネシウムにはいくつかのデメリットや使用上の厳密な注意点が存在する。
-
腎機能依存性の排泄リスクに基づく体内蓄積: 酸化マグネシウムは薬物動態学的に「胃や腸管からはほとんど吸収されない(大部分が糞便中に排泄される)」とされているものの、食物中のマグネシウム(35〜40%程度が空腸・回腸から吸収される)と同様に、ごくわずかな量が血中へと移行して腎臓から尿中に排泄される 。したがって、慢性腎臓病(CKD)や透析患者など、腎機能が低下している患者においては、マグネシウムの排泄が遅延し血中濃度が上昇しやすいため、慎重投与の対象となる 。
-
特定の患者群への投与制限: 妊娠中の女性、高齢者、心臓病や腎臓病の既往がある患者、あるいは他の疾病で治療中の患者に対しては、投与前に厳密な医療的評価と医師または薬剤師への相談が必要である 。
-
初期の消化器系副作用のリスク: 浸透圧性の水分移動に伴い、使用初期や用量過多の場合に、激しい腹痛、吐き気、嘔吐などの消化器症状が副作用として発現する可能性がある。これらの症状が強く出た場合は、直ちに使用を中止し、医療機関を受診する必要がある 。
4. 薬理効果を最大化するための至適服用法と水分摂取の絶対的意義
酸化マグネシウム製剤(代表例:マグミット錠など)の効果を最大限に引き出し、かつ安全に服用するためには、製剤の物理的特性を深く理解した上での正しい服用手順の遵守が不可欠である。マグミット錠などは、口腔内で速やかに崩壊し、嚥下機能が低下している患者でも服用しやすいように設計された特殊な製剤技術が用いられている 。
4.1. 推奨される3ステップの服用手順
製薬企業が推奨する科学的に正しい飲み方は、以下の3ステップから構成されている。
-
事前のアプローチ(潤滑の確保): まず、一口の水を口に含んで口腔内粘膜を湿らせる 。これにより、崩壊性の高い錠剤が口腔粘膜や舌に張り付くことを防ぐ。
-
錠剤の投入と崩壊: 錠剤を口の中に入れる 。錠剤は唾液と事前の少量の水分に反応して口腔内で即座に崩壊を始めるが、粉末がそのまま無秩序に広がることはなく、まとまりを保ったまま自然に咽頭を通過するように緻密に設計されている 。
-
十分な水分の摂取(絶対的条件): 錠剤を嚥下した後、さらにコップ1杯分(約180cc)の十分な量の水を飲む 。
4.2. 水分摂取が薬理作用に及ぼす決定的根拠
この手順の中で最も重要かつ、臨床現場で患者に見落とされがちなのが、「コップ1杯(約180cc)の十分な水と共に服用する」という最終プロセスである。酸化マグネシウムという無機化合物そのものは、化学的性質として水に溶解しない(不溶性である)。前述の通り、本薬剤の作用機序は「腸管内に水分を引き寄せて浸透圧を高め、便を膨張させる」ことにある 。
もし体内の水分量が慢性的に不足している状態、あるいは服薬時に極めて少量の水しか摂取しなかった場合、腸管腔内に十分な水分を引き寄せることが物理化学的に不可能となり、有効な浸透圧勾配を形成することができない。その結果、酸化マグネシウムは単なる不溶性の粉末として腸内を通過するのみとなり、便秘改善効果は著しく減弱するか、全く得られなくなる 。したがって、パロキセチンのような強力な抗コリン作用を持つ薬剤によって腸管内の水分が枯渇し、極度に硬化した便を軟化させるためには、外部からの十分な水分供給(約180cc以上の水)が薬理学的機能を発現するための絶対的な条件となるのである 。
5. 長期連用における最大の死角:高マグネシウム血症の病態生理
酸化マグネシウムは一般に安全性の高い下剤として広く認知されているが、長期連用に際して医療者が最も警戒すべき重大かつ致命的なリスクとして「高マグネシウム血症」が存在する。厚生労働省および医薬品医療機器総合機構(PMDA)は、酸化マグネシウム製剤(酸化マグネシウム原末、重カマ、マグミット、マグラックスなど)の長期投与に関する重大な注意喚起や安全性速報を複数回にわたって発出している 。
5.1. 発症のメカニズムと潜在的ハイリスク患者群
通常、消化管から吸収された微量(ごくわずか)のマグネシウムは、腎機能が正常に保たれていれば速やかに尿中に排泄され、血清マグネシウム濃度は厳密な恒常性(ホメオスタシス)の下で一定の正常域()に保たれる 。しかし、長期間にわたって酸化マグネシウムを漫然と服用し続けると、経口からの微小な吸収量が腎臓からの排泄能力を徐々に上回り、血中にマグネシウムが蓄積するリスクが高まる 。
特に警戒すべきハイリスク群は以下の通りである。
-
高齢者: 加齢に伴う生理的な腎機能の低下(糸球体濾過量:eGFRの減少)により、自覚症状のないままマグネシウムの排泄遅延が進行していることが多いため、最もリスクが高い層である 。
-
腎機能障害患者(CKD等): 器質的な腎機能低下により排泄経路が障害されているため、蓄積リスクが極めて高く、原則として慎重投与が求められる 。
-
長期服用患者: 期間に比例して微細な蓄積が進行するため、定期的な評価が欠かせない 。
さらに極めて重大な事実として、PMDAからの警告によれば、**「特に便秘症の患者においては、腎機能が正常な場合や、通常服用する用量であっても、重篤な高マグネシウム血症を発症した例が報告されている」**という点が挙げられる 。便秘症の患者においては、腸管内容物の滞留時間(トランジットタイム)が延長しているため、正常な腸管運動を持つ者と比較してマグネシウムの吸収量自体が増加している可能性が指摘されている。すなわち、年齢や明らかな腎疾患の有無にかかわらず、酸化マグネシウムを常用するすべての患者がこの致命的な潜在的リスクを抱えていると認識しなければならない。
6. 高マグネシウム血症の進行プロセスと臨床症状
高マグネシウム血症の初期症状は非特異的であり、原疾患の症状や単なる疲労と誤認されやすく、見過ごされやすいのが特徴である。しかし、血清マグネシウム濃度の上昇に比例して、神経筋接合部でのアセチルコリン遊離抑制や、中枢神経系・心血管系に対する直接的な抑制作用が段階的に現れ、最終的には致死的な転帰をたどる 。
臨床現場においては、重症妊娠高血圧症候群(子癇)の痙攣予防や、急性心筋梗塞時の多形心室性頻拍などの致死性不整脈の治療目的で、マグネシウム製剤の静脈内投与が行われることがある。この際、治療域としての目標血中マグネシウム濃度は 程度(小児の不整脈治療では 程度)に設定され、心電図の厳密なモニター下においてのみ、この程度の高マグネシウム血症の安全性が確認されている 。裏を返せば、非モニター下である日常診療において血中濃度がこのレベルを超えることは極めて危険な状態を意味する。
以下に、血清マグネシウム濃度の異常値と、それに対応して発現する臨床症状の相関を示す。
| 血清マグネシウム濃度 | 臨床症状および神経・心血管系への影響(重症度) |
|
【正常域】 恒常性が保たれており、異常な臨床症状は認められない 。 |
|
| 以上 |
【初期〜中等度毒性域】 食思不振(悪心・嘔吐)、強い眠気(傾眠:眠気でぼんやりする、うとうとする)、口の渇き、全身倦怠感、筋力低下、起立性低血圧、徐脈、見当識障害、深部腱反射の減弱が出現し始める 。 |
|
【重度毒性域(心電図異常)】 心電図(ECG)異常の出現(QT延長、QRS幅増大などによる不整脈リスク増大)、意識レベルのさらなる低下、息苦しさ 。 |
|
| 以上 |
【致死的毒性域】 深部腱反射の完全消失、随意筋麻痺(力が入らない)、嚥下障害、房室ブロック、著しい血圧低下、意識がもうろうとする(昏睡)、呼吸抑制、最終的に心停止に至る 。 |
患者自身が自覚できる初期の警告サイン(レッドフラッグ)としては、吐き気や嘔吐に加え、「強い眠気(傾眠)」「口の渇き」「立ちくらみ」「力が入らない」「いつもと違い意識がぼんやりする」といった症状が挙げられる 。これらの初期症状を見逃さず、早期に発見して適切な医学的処置(直ちに使用を中止し、生理食塩水などによる輸液、必要に応じたカルシウム剤の拮抗投与や、最重症例では血液透析など)を行えば、大事に至ることはほとんどない 。しかし、これらを単なる体調不良として放置すれば、急速に進行する呼吸抑制から心停止という致命的な結末を迎える危険性がある 。
7. 安全な長期維持療法のためのモニタリングプロトコルと代替治療薬の適正使用
パロキセチンのような向精神薬を服用し続ける限り、それに伴う便秘に対する下剤の投与も中長期化することが避けられない。したがって、酸化マグネシウムを安全に継続投与するためには、医療機関側における厳密なモニタリングプロトコルと、客観的指標に基づく投与量の最適化が必須となる。
7.1. 血清マグネシウム濃度の定期的スクリーニングと連携
前述の重篤なリスクを回避するため、医療機関における最新の処方ガイドラインや安全管理基準では、長期間酸化マグネシウムを服用しているすべての患者(特に高齢者や腎機能低下のリスクがある患者)に対して、「6ヶ月に1回」の頻度で定期的な血液検査(血清マグネシウム濃度の測定)を実施することが強く推奨されている 。
この定期検査において、血清マグネシウム値が正常域を逸脱した場合、速やかに電子カルテシステム等を通じて検査部門から主治医・処方医へアラート(異常値報告メールなど)が通知される多職種連携体制の構築が望ましい 。異常値が確認された場合は、自覚症状の有無にかかわらず、直ちに酸化マグネシウムの減量または投与中止を検討し、他の作用機序を持つ便秘治療薬への切り替えを考慮する必要がある。
7.2. 代替治療薬の選択肢と位置づけにおける制約
酸化マグネシウム単独でのコントロールが困難となった場合や、高マグネシウム血症のリスクが顕在化した場合、他の新規便秘治療薬の導入が検討されるが、それらの使用には臨床的および経済的な一定の制約が存在する。
例えば、アミティーザカプセル(ルビプロストン:小腸のクロライドチャネルを活性化して腸液の水分分泌を促進する薬剤)は、嘔気などの消化器系有害事象(AE)の頻度が比較的高く、必要時のみ服用する「頓用」としての用法が存在しないうえに、薬価が高い(1カプセルあたり161.10円等)という特徴がある 。そのため、アミティーザは第一選択薬(ファーストチョイス)としては位置づけられず、酸化マグネシウムを含む他の既存の下剤が無効であった場合にのみ処方が許可されるという段階的なアプローチが推奨される 。他院から転院してきた患者が既にアミティーザを服用している場合であっても、過去に他の下剤による治療歴があり、それが本当に無効であったかどうかの確認が厳密に求められる 。
また、新薬であるリンゼス錠(リナクロチド)についても、適応が「便秘型過敏性腸症候群」に限定されている場合(※注:承認状況や適応症はガイドライン作成時点の規定に基づく)があり、コレラ菌や毒素原性大腸菌が産生するエンテロトキシンと同様の作用機序(グアニル酸シクラーゼC受容体の活性化による水分分泌促進)を持つことから、頓用としての使用ができず(1日1回食前の定期服用)、安易な処方や持ち込み継続処方は控えるべきとされている 。
さらに、過去にはパントシン散(パントテン酸)と酸化マグネシウムの配合(通称パンカマ)が行われることもあったが、パントシン散の適応は「パントテン酸欠乏による弛緩性便秘」に厳格に限られており、普通に食事が摂取できている患者への新規処方は現在では中止・非推奨とされ、酸化マグネシウム細粒などの単独処方が基本方針とされている 。ただし、透析患者においては水溶性ビタミンであるパントテン酸の欠乏が便秘の主たる要因の一つとなり得るため、食事摂取状況にかかわらず処方が許容されるという例外が存在する 。
7.3. ブリストルスケールを用いた多職種連携による便性状の客観的評価
下剤の過剰投与による下痢や、過少投与による便秘の再燃を防ぐためには、患者の便の性状を客観的かつ正確に評価し、医療チーム全体(医師、看護師、薬剤師など)で共有することが不可欠である。この目的において「ブリストルスケール(Bristol Stool Form Scale)」の活用が極めて有効である 。
ブリストルスケールは便の硬さや形状を7段階の絵柄と説明で分類した世界的な指標であり、視覚的に分かりやすいため、入院病棟や外来診療のみならず、保険薬局での薬剤師による服薬指導の現場でも広く活用されている 。患者自身が排便のたびにこのスケールを用いて自身の便を評価し、電子カルテ等の記録に反映させることで、「酸化マグネシウムの用量が現在の腸管水分量に対して適切に作用しているか」をリアルタイムで評価し、きめ細やかな用量調整(増減)を行うことが可能となる 。
8. 結論および総括
持続性知覚性姿勢誘発めまい(PPPD)の治療において中心的な役割を果たすパロキセチンは、その強力な抗コリン作用に起因して、高頻度かつ重度の便秘を引き起こす 。これに伴って発生する長時間の過度な排便努力(いきみ)は、血圧の乱高下をはじめとする自律神経系および循環器系への過大なストレスを引き起こし、PPPDのめまい症状の直接的な悪化や、多大なエネルギーの消耗を招くという致命的な悪循環を形成する 。
この薬剤誘発性の難治性便秘に対する治療介入として、浸透圧性下剤である酸化マグネシウムの投与は、腹痛や耐性の生じにくさという点で極めて合理的かつ効果的なアプローチである 。製剤の物理的特性上、十分な水分(コップ1杯、約180cc)と共に摂取することで初めてその薬理学的効果(浸透圧勾配の形成)が最大限に発揮され、無理のない自然な排便がもたらされる 。
しかしながら、優れた効果を持つ一方で、酸化マグネシウムの長期投与には、致死的な不整脈や心停止を引き起こし得る「高マグネシウム血症」という重大なリスクが常に伴う 。このリスクは高齢者や腎機能障害患者に限定されるものではなく、腎機能が正常な便秘患者に通常用量を投与した場合であっても発生し得る点に、臨床医および患者の双方が最大の留意を払う必要がある 。
したがって、酸化マグネシウムの臨床的な有益性を安全に享受し続けるためには、患者自身が「強い眠気」「吐き気」「筋力低下」といった初期の警告症状を見逃さないよう自己観察を徹底するとともに、医療機関側としては「6ヶ月に1回」の定期的な血清マグネシウム濃度の測定を厳格に実施することが不可欠である 。加えて、ブリストルスケールを活用した客観的な便性状のモニタリングを通じて、必要最小限の投与量へ常に調整を行うことが、効果の維持と重篤な副作用の回避を両立するための最も確実かつ科学的な医療管理プロトコルであると結論付けられる 。適切な水分摂取と定期的な医学的監視の下で運用される限り、酸化マグネシウムはパロキセチン誘発性の重症便秘を克服し、PPPD患者の生活の質(QOL)を劇的に回復させるための極めて優秀な基盤的薬剤として機能し続けるものである。
レポート作成にあたっての主な参照リソース一覧(医薬品・適正使用)
本レポートでは、読者の皆様に医薬品の適正な知識を持っていただくため、以下の公的機関および医療専門情報を参照しました。
-
パロキセチン錠5mg/10mg/20mg「NIG」 添付文書情報 | JAPIC
SSRI(選択的セロトニン再取り込み阻害薬)であるパロキセチン錠の基本情報および用法・用量について参照しました。
-
抗うつ剤の実践的使い分け① (初心者用) | 岐阜民医連
抗うつ剤の種類ごとの特徴や、臨床現場での実践的な使い分けの基礎知識について参照しました。
-
抗うつ薬 強さランキング|人気の種類や副作用・選び方を解説 | 品川メンタルクリニック
各抗うつ薬の効果の強さや副作用の傾向、読者が知っておくべき薬の選び方の基準を参照しました。
-
便秘と高血圧の関係は?トイレでのリスクと予防方法 | 健栄製薬
排便時の血圧変動リスクや、便秘解消が心血管系に与える影響について参照しました。
-
酸化マグネシウムの基本情報 | 大正健康ナビ
非刺激性下剤である酸化マグネシウムの作用機序や一般的な使用方法について参照しました。
-
マグミット錠 の飲みかた | 丸石製薬
代表的な酸化マグネシウム製剤であるマグミット錠の、読者が守るべき正しい服用方法について参照しました。
-
酸化マグネシウム製剤 適正使用に関するお願い(高マグネシウム血症) | PMDA
重篤な副作用である高マグネシウム血症を防ぐための、医薬品医療機器総合機構(PMDA)による注意喚起情報を参照しました。
-
酸化マグネシウムの副作用取り扱いならびに使用上の注意の改訂について | 厚生労働省
行政による使用上の注意の改訂内容と、安全性確保に向けた公的な指針を参照しました。
※ご注意:これは情報提供のみを目的としています。医学的なアドバイスや診断については、専門家にご相談ください。