はじめに
「最近、保険料の負担が重くなった気がする」「日本の保険制度は本当に公平に運用されているの?」そんな疑問を感じたことはありませんか?実は今、私たちが大切に積み立てている保険金が、国境を越えた巧妙な「仕組み」によって不当に引き出されているという深刻な事態が起きています。特に中国を舞台にした、実体のない入院による多重請求は、日本の保険業界を揺るがす大きな問題となっているのです。
👇 本記事でわかる3つの重要ポイント 👇
- 【テーマ1】中国で横行する「幽霊入院(掛床入院)」と不正の驚くべき手口
- 【テーマ2】なぜ日本の医療保険は狙われるのか?制度に潜む「儲かる仕組み」の正体
- 【テーマ3】欧米では当たり前?不正を根絶するための「銀行明細」による鉄壁の対策
この記事では、専門的な調査結果をもとに、この「見えない脅威」の実態をわかりやすく解き明かします。読み終える頃には、私たちの保険制度を守るために何が必要なのか、その全貌が見えてくるはずです。それでは、詳しく見ていきましょう。
国境を越えた「保険金の不当な取り合い」が起きている背景
世界中で人の動きが活発になるなか、国ごとのルールの違いを悪用した新しいタイプの経済犯罪が目立っています。その中でも、日本の生命保険業界にとって今、最も大きな脅威となっているのが、中国籍の保険加入者が母国に一時帰国した際に行う不正請求です。現地の病院で、本当は必要のない入院をしたり、あるいは全く入院していないのに書類だけ作ったりして、日本の複数の保険会社から「入院一時金」や「入院日額給付金」を二重、三重に受け取るという事案が相次いでいます。
この問題は、単なる個人のモラル低下や、たまに起きる詐欺事件として片付けられるものではありません。その本質は、中国の農村部などで横行している「公的な医療保険をだまし取る仕組み」と、日本の保険特有の「入院した日数に応じて決まった金額がもらえる」という商品設計、さらには「複数の会社と契約すること」を事実上認めている日本の法律の隙間が組み合わさって生まれた、非常に構造的な問題なのです。本報告では、この多重請求の裏側にある中国の医療現場の実態や、日本特有の弱点について詳しく分析します。さらに、海外からの請求に厳しく対応しているアメリカやヨーロッパの事例と比較しながら、日本の保険業界が進むべき道について提案します。
中国の病院が関わる不正のカラクリと恐ろしい実態
日本の保険会社に提出される中国からの診断書などの書類は、見た目には全く不自然な点がありません。現地の公的なハンコや医師のサインもしっかり揃っているため、書類を確認するだけで偽物だと見抜くのは非常に難しいのが現実です。しかし、その裏では、中国国内の公的保険をだまし取るための巨大な不正システムが動いており、日本への請求はそのおこぼれを狙ったものに過ぎません。
「幽霊入院(掛床入院)」と偽造される医療データ
中国の農村部や一部の民間病院で広く行われているのが「掛床入院(かかしょうにゅういん)」と呼ばれる手法です。これは、ベッドだけを確保して名前を載せ、実際には入院治療を行わない「架空の入院」を指します。中国の当局が発表した事例では、この手口がいかに組織的に行われているかが分かります。例えば、安徽省の病院では、実際には働いていない医師や不在の医師の名前を使って、検査結果を捏造していた疑いで調査を受けています。
驚くべきことに、CTスキャンの画像報告書が完全に作り話であったり、資格のないスタッフが麻酔や高度な医療サービスを提供したことにしたりといった、1,000件以上の違法な報告書が作成されたケースもあります。別の病院では、ただの腰痛を重いヘルニアと診断し、実際には使っていない高価な注射やレンズの費用を請求していました。このように、現地のチェックをくぐり抜けるために精巧に作られた「本物の偽書類」が、そのまま日本の保険会社への請求に使われているのです。
病院と「裏のブローカー」の結託
こうした不正は、患者一人の思いつきではなく、病院と外部の「仲介役(ブローカー)」、さらには介護施設などがグルになって行われています。ある事例では、病院が介護施設から患者を紹介してもらうたびに、一人あたり約4,000円ほどのキックバック(紹介料)を支払っていたことが判明しました。
日本への不正請求についても、SNSなどを通じて「日本でたくさんの保険に入り、中国の提携病院で診断書をもらえば大儲けできる」と教えるブローカーが存在します。彼らは「どの保険会社が審査が甘いか」「疑われにくい病名は何か(胃腸炎や腰痛など)」といったノウハウを共有し、組織的に不正を広めています。こうした組織的な詐欺は、現地の医療システムそのものが加担しているという点で、非常に根が深く悪質です。
中国政府による厳しい取り締まりと重い罰
もちろん、中国政府もこの事態を黙って見ているわけではありません。公的保険のお金をだまし取る行為は国の基盤を揺るがすとして、非常に厳しい罰を与えています。中国の最高裁判所は、保険金を「人々の命を救う大切なお金」と位置づけ、全国の裁判所に徹底的な取り締まりを指示しています。
2024年だけで、医療保険詐欺に関する刑事事件は1,100件を超え、前年に比べて2.3倍以上に急増しています。実際に、ある民間病院の経営者は、不要な入院を勧誘してカルテを捏造し、日本円で約2億円近くをだまし取ったとして、懲役13年6ヶ月という非常に重い実刑判決を受けました。また、中国では「通報制度」も充実しており、有力な情報を提供した人には最大で約400万円の報奨金が支払われる仕組みもあります。この中国国内の厳しい監視体制は、日本の保険会社が対策を立てる上でも重要なヒントになります。
なぜ日本の保険は狙われるのか?その構造的な弱点
中国で作られた怪しい診断書が、なぜこれほど多く日本に持ち込まれるのでしょうか。その理由は、日本の保険特有のルールと、法律の運用にあります。
「定額給付」が不正を招くインセンティブになっている
日本の医療保険の多くは、実際にかかった治療費に関係なく、「入院1日につき1万円」といった決まった金額が支払われる「定額給付型」です。これは、日本の健康保険制度でカバーしきれない自己負担分や、入院中の生活費を補うために作られた仕組みです。
しかし、これが物価や医療費の安い国に持ち込まれると、大きな「利益」を生む道具に変わってしまいます。実際の入院費が1日2,000円程度で済む地域で、日本の保険から1万円もらえれば、差し引き8,000円が丸儲けになります。さらに「入院一時金」として数十万円が支払われれば、その利益は膨れ上がります。このように、安く入院して高い保険金を受け取るという「差額狙い」が、不正を誘発する原因となっています。
「多重契約」を防ぎきれない法律と実務の壁
もう一つの大きな問題は、一人がたくさんの保険会社と契約することを制限しにくい点です。日本では、5社、10社と複数の保険に入ること自体は禁止されていません。もし1日1万円の保険に10社で入っていれば、1日入院するだけで10万円が手に入ることになります。これは、不当にお金を得ようとする人々にとって、この上ないチャンスに見えてしまいます。
もちろん契約時には、他の保険に入っていることを伝える義務がありますが、後からそれが分かったとしても、保険会社が契約を取り消すのは法律上とても難しいのが現状です。過去の裁判でも、「他社の保険があるからといって、すぐに契約を無効にするのはやりすぎだ」という判断が下されることが多く、この「入り口」の甘さが、詐欺グループに「日本の保険は一度入ってしまえば勝ちだ」と思わせる要因になっています。
世界との比較:欧米の保険システムはどうなっているか?
日本の状況を客観的に見るために、世界基準となっているアメリカやヨーロッパの仕組みを見てみましょう。そこには、不正を入り込ませないための徹底した工夫があります。
「かかった分だけ払う(実費填補)」の徹底
欧米の保険と日本の保険の最大の違いは、支払いの考え方です。アメリカやヨーロッパの主要な保険は、原則として「実際にかかった費用を払い戻す(実費填補型)」という形をとっています。つまり、治療費が1万円なら1万円しか支払われません。これでは、不必要な入院をして利益を得るという動機がそもそも生まれません。また、提携している病院以外での受診を厳しく制限していることも、不正を防ぐ強い壁になっています。
強力な武器「支払証明(銀行明細)」の要求
アメリカの保険会社などが海外からの請求を受ける際、最も重視するのが「本当にお金を払ったという証拠」です。日本のように病院が発行した領収書だけを信じるのではなく、以下のような金融機関の記録を必ずセットで要求します。
- 銀行振込の明細書
- クレジットカードの利用履歴
- 小切手のコピー
中国の「幽霊入院」の場合、病院と患者の間で裏でお金がやり取りされているだけで、実際には高い治療費を払っていないことがほとんどです。そのため、本人の銀行口座から病院の口座へお金が動いたという「確実な証跡」を出すことができません。欧米の保険会社は、書類の真贋を疑うよりも、この「お金の流れ」を確認することで、架空の請求を論理的にシャットアウトしているのです。
AIやデータ解析を使った「異常」の早期発見
さらに、アメリカの保険業界では最新のAI技術を駆使しています。膨大なデータの中から、「特定の地域で急に請求が増えた」「同じ病院から同じ病名の請求が続いている」といった不自然なパターンを自動で見つけ出します。こうしたシステムにより、人間の目では気づけないような組織的な不正の兆候を、いち早く察知することができるようになっています。
日本の保険業界がとるべき具体的な5つの対策
これまでの分析をふまえ、日本の保険会社がこの問題にどう立ち向かうべきか、具体的な解決策を提案します。
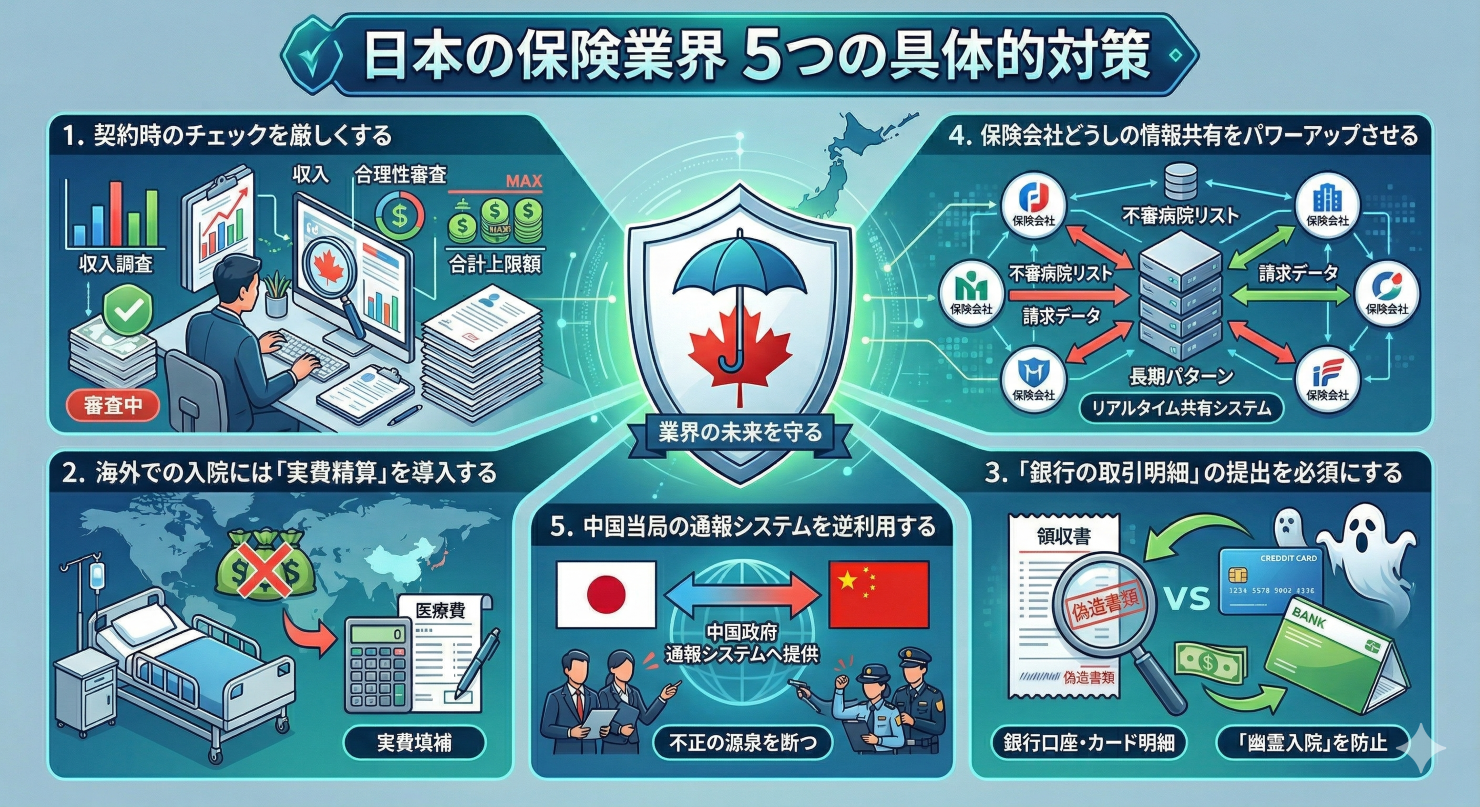
1. 契約時のチェックを厳しくする
まず、複数の保険に加入しようとする人に対して、その理由が合理的かどうかを厳しく審査する必要があります。本人の年収に対してあまりにも高い給付金を設定しようとする場合は、契約を断るか、あるいは「他社と合わせて1日〇円まで」という上限を設けるといった対策が必要です。
2. 海外での入院には「実費精算」を導入する
海外での入院については、現在の「定額給付」をやめ、実際にかかった費用を上限に支払う仕組み(実費填補)へ切り替えることを検討すべきです。これにより、物価の安い国で入院して利益を得るという動機そのものを無くすことができます。
3. 「銀行の取引明細」の提出を必須にする
アメリカの事例に学び、海外からの請求には病院の領収書だけでなく、銀行口座やクレジットカードからの支払い記録を必ずセットで出してもらうようにルールを変えるべきです。これにより、実際にお金を払っていない「幽霊入院」はほぼ完全に防ぐことが可能になります。
4. 保険会社どうしの情報共有をパワーアップさせる
一社だけでは限界があるため、業界全体で「怪しい病院のリスト」や「不自然な請求データ」をリアルタイムで共有できるシステムを作るべきです。現在は情報の保存期間が短いなどの制限がありますが、これを見直し、長期的な詐欺のパターンを追いかけられるようにする必要があります。
5. 中国当局の通報システムを逆利用する
日本から中国の病院を訴えるのは大変ですが、中国政府の通報システムを活用するのは非常に有効です。日本の保険会社に偽の書類を出している病院は、高確率で中国の公的保険もだまし取っています。その情報を中国の当局に伝えることで、現地での強制捜査や重い罰を引き出し、不正の源泉を断つことができるのです。
まとめ
中国での「幽霊入院」を利用した日本の保険金への多重請求は、もはや個別の事件ではなく、制度の隙間を突いた組織的な犯罪といえます。この問題に立ち向かうためには、これまでの「善意を前提とした書類審査」から、世界基準の「客観的な事実(お金の流れ)に基づく厳しい管理」へと、考え方を大きく変える時期に来ています。
具体的には、契約時の審査強化、海外請求における実費精算への移行、そして銀行明細などの確実な証拠の要求、さらには最新技術を使った業界全体の連携が不可欠です。こうした対策を一つひとつ実行していくことこそが、私たちが収めている大切な保険金を守り、日本の安心な医療保険制度を未来へつなげていく唯一の道なのです。
参考リスト
- Authorities reveal insurance fraud in rural hospitals – Chinadaily.com.cn
- Travel Insurance Fraud: Opportunistic Claim Tips – Diligence International Group LLC
- Courts intensify insurance fraud fight – Supreme People’s Court
- Chinese Regulators Continue Enforcement Actions Against Medical Insurance Fraud | Arnold & Porter
- China launches tip-off service to combat medical insurance fraud
- Reimbursement vs Lump Sum Insurance: What’s the Difference? | Bowtie
- Proof of Payment for Overseas Claims – Tricare
- 生命保険協会:支払査定時照会制度について